Comumente conhecidas como micoses, as doenças fúngicas são constantemente negligenciadas, pois o seu potencial maléfico parece desconhecido por grande parte das pessoas. No entanto, infecções dessa natureza são responsáveis por 1,7 milhão de mortes, sendo registrados 300 milhões de casos por ano em todo o mundo. Uma pesquisa em fase pré-clínica realizada com colaboração da UFRN apresenta alternativa para tratamento do Aspergillus fumigatus, um dos principais fungos patogênicos para humanos, causador de um conjunto de doenças infecciosas chamadas de aspergiloses, que pode afetar até cinco milhões de pessoas anualmente.
O trabalho, publicado na Nature Communications, conta com a colaboração do professor Rafael Wesley Bastos, do Departamento de Microbiologia e Parasitologia da UFRN e é orientador permanente do Programa de Pós-Graduação em Biologia Parasitária (PPGBP/UFRN). Ele realizou análises de substâncias para tratamento do Aspergillus, o fungo filamentoso mais fatal para humanos, cuja infecção acontece em pessoas imunocomprometidas pela inalação de esporos presentes no ambiente e que chegam aos pulmões. O artigo discute a utilização do composto medicamentoso brilacidina (BRI) como um reforço para o fármaco caspofungina (CAS) em tratamentos a essas enfermidades.
Para a pesquisa, foram testadas mais de 1.400 drogas que já foram aprovadas para uso em seres humanos e podem estar sendo comercializadas ou não. Rafael explica que, a partir do que os pesquisadores intitulam de Biblioteca de Drogas, 17 compostos foram selecionados por apresentarem algum efeito contra o crescimento do fungo in vitro. Tamanha redução se dá não apenas pelo desenvolvimento de análises envolvidas, mas também pela existência de muitos trabalhos científicos publicados sobre os fármacos observados.
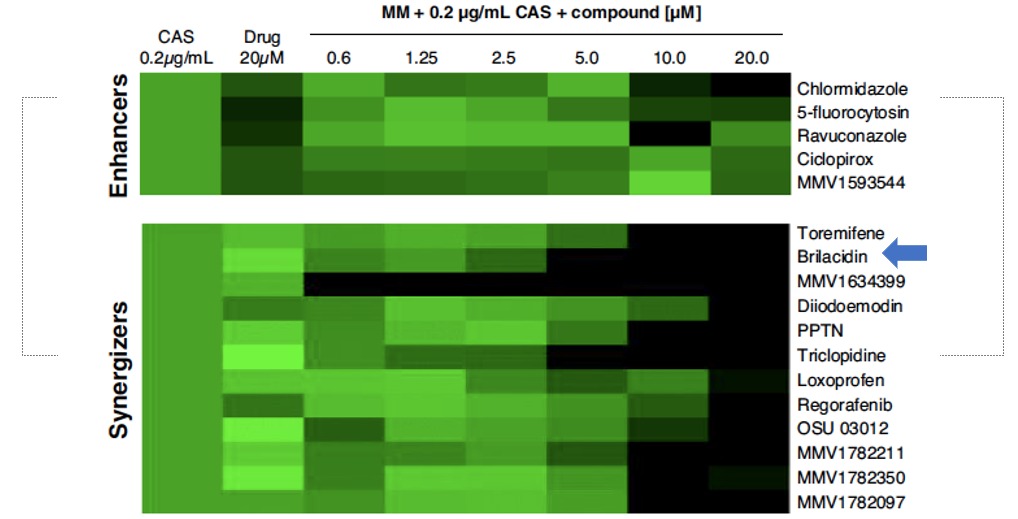
“Nesse processo, chegamos a uma droga chamada brilacidina. Ela chamou a nossa atenção porque já estava em teste para várias outras doenças, então pensamos em estudá-la melhor”, conta. A brilacidina já está sendo testada em humanos, em fase clínica 3, contra infecções de pele ocasionadas por bactérias sensíveis e multirresistentes a drogas nos Estados Unidos. Estudos apontam que ela também apresenta efeitos in vitro e em humanos contra o SARS-CoV-2.
A brilacidina mimetiza os peptídeos antimicrobianos naturais. Estes são produzidos pelo corpo humano para se defender de bactérias e outros tipos de invasões. O grande interesse em estudar tais moléculas, segundo a pesquisa, se justifica por elas serem responsáveis pela morte de vários microrganismos invasores, prevenindo e lutando contra infecções. Porém, uma das dificuldades apresentadas em se utilizar os peptídeos produzidos naturalmente está no fato de eles se comportarem de maneira diferente quando analisados em organismos vivos (in vivo) ou fora deles (in vitro). “A brilacidina é uma substância que mimetiza, ou seja, imita, um peptídeo natural produzido pelo corpo. Hoje, a gente consegue desenhar uma molécula baseada numa substância natural, só que com uma toxicidade menor e com uma atividade antimicrobiana maior”, explica o pesquisador.
Um dos problemas do tratamento das micoses é que existem basicamente apenas três grupos de medicamentos utilizados para tratar doenças graves. O primeiro e, possivelmente, mais conhecido pela população, é o grupo nomeado de “azol”, sufixo presente em muitas pomadas e remédios que combatem infecções dessa natureza. A questão que dificulta sua eficácia é que, por ser utilizado em compostos semelhantes para tratar doenças em plantas, em especial na agricultura, o paciente pode ser infectado por um fungo resistente que foi selecionado no ambiente quando entrou em contato com esses fungicidas.

O segundo é a anfotericina B, droga disponível apenas em hospitais e que apresenta alto nível de toxicidade para os rins do paciente, o que limita seu uso. Já o terceiro é o das equinocandinas, medicamento representado pela caspofungina – presente na pesquisa –, cuja desvantagem está concentrada no fato de o medicamento não matar o fungo, apenas impedir o seu crescimento. Por conta de o fungo infectar principalmente pessoas com o organismo debilitado, nem sempre o sistema imune do paciente é capaz de atuar plenamente e eliminá-lo, por isso ele pode ocasionalmente voltar a crescer.
Os resultados apontados no artigo indicam que as combinações de BRI e drogas antifúngicas de uso clínico, como a caspofungina, melhoram o resultado do tratamento da aspergilose e outras infecções fúngicas. “Ela não consegue matar o fungo sozinha in vitro, mas quando eu coloco junto com a caspofungina, isso potencializa o seu efeito; com a brilacidina, ela mata o fungo. Do ponto de vista de tratamento, isso é muito interessante”, esclarece Rafael Bastos.
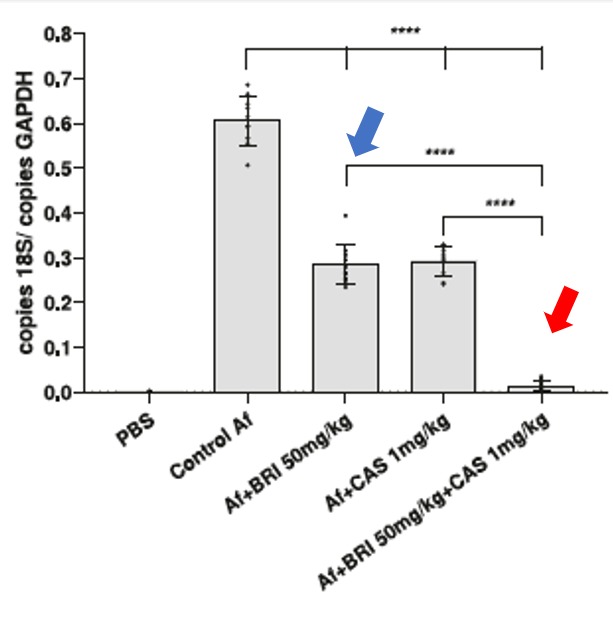
A pesquisa também já testou a droga sozinha e em combinação com a caspofungina em camundongos e comprovou que, in vivo, ela age contra o fungo tanto quando administrada sozinha quanto junto com outras drogas. Isso acontece contra infecção nos pulmões (aspergilose pulmonar) como nos olhos (ceratite fúngica).
Além do Aspergillus fumigatus, a brilacidina sozinha ou em combinação com a caspofungina mata o Cryptococcus (causador da criptococose), Candida albicans (causador de candidíase) e até o superfungo recentemente descoberto, o Candida auris. O Cryptococcus é um fungo naturalmente resistente à caspofungina, mas, quando ele a enfrenta junto com a brilacidina, ele se torna sensível.
Embora ainda existam etapas a serem cumpridas até que a aplicação possa ser realizada em pacientes em larga escala, tais resultados inspiram os pesquisadores a continuarem investigando os usos da brilacidina em modelos diversos para combate de outras espécies de fungos. “O processo é longo, mas é importante para colocar o nome do Brasil no mapa da ciência, mostrar que nós, de universidades nordestinas, podemos contribuir com valor para a pesquisa e publicar artigos em revistas de alto fator de impacto como as do grupo Nature”, reforça o professor.
Além de Rafael Wesley Bastos, o trabalho foi desenvolvido por Thaila Fernanda dos Reis, Patrícia Alves de Castro, Camila Figueiredo Pinzan e Gustavo H. Goldman, da Faculdade de Ciências Farmacêuticas de Ribeirão Preto (Universidade de São Paulo); Pedro F. N. Souza, do Departamento de Fisiologia e Farmacologia, da Universidade Federal do Ceará; Suzanne Ackloo, da Universidade de Toronto, Canadá; Mohammad Anwar Hossain e David Harold Drewry, da Universidade da Carolina do Norte em Chapel Hill; Sondus Alkhazraji e Ashraf S. Ibrahim, da Universidade da Califórnia em Los Angeles; Hyunil Jo e William F. de Grado, da Universidade da Califórnia em São Francisco; Jorge D. Lightfoot, Emily M. Adams e Kevin K. Fuller, da Universidade de Oklahoma.
Fonte: Agecom/UFRN









































































